Чем лечат диабет 2-го типа?
Чем отличаются типы диабета?
Сахарный диабет 1-го типа (СД1)
инсулинозависимый диабет. Клетки поджелудочной железы не могут вырабатывать инсулин. Возникающий дефицит приходится восполнять регулярными инъекциями гормона.
Сахарный диабет 2-го типа (СД2)
развивается, когда выработка инсулина недостаточна либо снижена чувствительность тканей к нему. Основа лечения — сахароснижающие препараты, в основном пероральные.
Лекарственная терапия СД2
Физическая активность, снижение избыточной массы тела и соблюдение принципов питания являются неотъемлемой частью лечения.
Метформин, ингибиторы ДПП-4, агонисты рецепторов ГПП-1, ингибиторы НГЛТ-2 и тиазолидиндионы имеют низкий риск развития гипогликемии.
Согласно рекомендациям Российской ассоциации эндокринологов, лекарственную терапию врач назначает в зависимости от исходного уровня гликированного гемоглобина HbA1c1.
Это могут быть один или два препарата. В некоторых ситуациях может быть назначен инсулин.
Не доказана польза от приема витаминов (при отсутствии признаков авитаминоза), антиоксидантов, микроэлементов, БАД растительного происхождения при диабете. Об этом сообщает Российская ассоциация эндокринологов в клинических рекомендациях1.
Метформин
Приоритетный препарат при начале лечения СД2. Российская ассоциация эндокринологов рекомендует включать метформин в состав любой комбинации препаратов (при отсутствии противопоказаний)1.
Ингибиторы НГЛТ-2
Препараты, которые сейчас активно исследуются, — ингибиторы НГЛТ-2, или глифлозины. В России зарегистрировано пять лекарственных средств этой группы:
- дапаглифлозин,
- эмпаглифлозин,
- канаглифлозин,
- ипраглифлозин,
- эртуглифлозин.
Самыми неожиданными оказались данные исследования ипраглифлозина по снижению массы тела, где было показано, что снижение массы тела происходит не за счет вывода жидкости, а на 80% за счет сжигания жира, который в свою очередь негативно влиял на чувствительность клеток к инсулину.
Некоторые глифлозины имеют доказанные преимущества для пациентов с атеросклерозом, хронической сердечной недостаточностью или хронической болезнью почек. Российская ассоциация эндокринологов рекомендует включать препараты группы в терапию диабета 2-го типа таких пациентов.
Ингибиторы ДПП-4
В России зарегистрировано восемь ингибиторов ДПП-4, или глиптинов:
- ситаглиптин,
- вилдаглиптин,
- саксаглиптин,
- линаглиптин,
- алоглиптин,
- гемиглиптин,
- гозоглиптин,
- эвоглиптин.
Препараты группы имеют потенциальный защитный эффект в отношении бета-клеток поджелудочной железы1.
Агонисты рецепторов ГПП-1
В аптеках можно найти пять агонистов рецепторов ГПП-1:
- эксенатид,
- дулаглутид,
- ликсисенатид,
- лираглутид,
- семаглутид.
Препараты этой группы имеют преимущества для пациентов с атеросклерозом и хронической болезнью почек. Некоторые из них могут снижать риск грозных сердечно-сосудистых событий (инфаркта, инсульта) у пациентов с высоким риском.
Инсулин
Иногда врач назначает инсулин при диабете 2-го типа. Это случается, когда сахароснижающие препараты не дают желаемого результата.
Что рекомендуют европейские и американские эндокринологи
ESC и EASD
Европейские кардиологи и диабетологи изменили парадигму лечения СД2 в прошлом году — новый подход не предполагает обязательное назначение метформина при начале лечения. Пациенты с высоким риском сердечно-сосудистых заболеваний должны получать некоторые ингибиторы НГЛТ-2 и агонисты ГПП-12.
ADA
Американская диабетическая ассоциация (ADA) придерживается консервативных позиций: в стандартах 2020 года продолжает рекомендовать метформин в качестве стартовой терапии. В этом случае допускается использование комбинации препаратов, в которой обязательно присутствует метформин3.
Искусственная поджелудочная железа существует
Первая искусственная поджелудочная железа (ИПЖ) одобрена в США в 2016 году. Устройство совмещает систему мониторинга уровня глюкозы (измерения каждые пять минут) и инсулиновую помпу. Предназначена для пациентов с диабетом 1-го типа. Разрешена для детей старше 7 лет.
В 2020 году в США одобрена вторая искусственная поджелудочная железа для детей младшего возраста — от 2 до 6 лет.
В стадии разработки находятся бионическая поджелудочная железа и имплантируемая ИПЖ. Бионическая железа «доставляет» два гормона — инсулин и глюкагон, имплантируемая — только инсулин.
Что фармацевт должен знать о сахароснижающих препаратах?
Длительный прием метформина может вызвать дефицит витамина В12.
Сахароснижающие препараты противопоказаны при беременности и в период грудного вскармливания.
При необходимости введения рентгеноконтрастных веществ за двое суток до процедуры отменяют глифлозины и метформин. Прием препаратов продолжают спустя двое суток после процедуры.
Ингибиторы ДПП-4 не рекомендуется сочетать с агонистами рецепторов ГПП-1.
Агонисты рецепторов ГПП-1 и ингибиторы НГЛТ-2 дополнительно способствуют снижению массы тела.
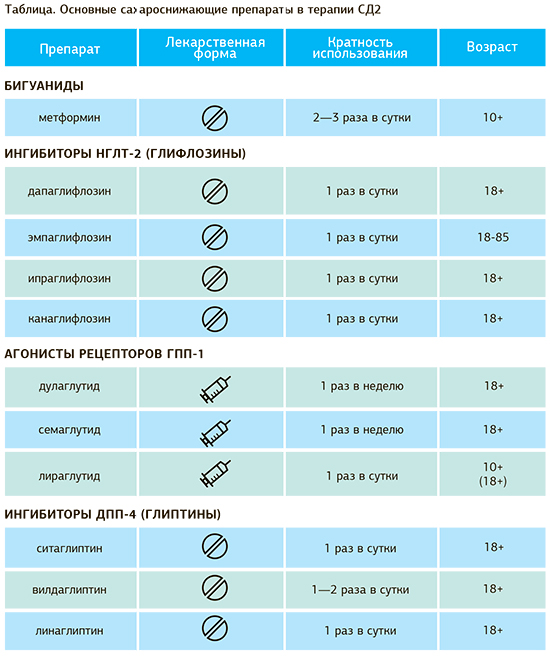
Сокращения: ГПП-1 — глюкагоноподобный пептид-1; ДПП-4 — дипептидилпептидаза-4; НГЛТ-2 — натрий-глюкозный котранспортер 2-го типа.
____________________
1) «Алгоритмы специализированной медицинской помощи больным сахарным диабетом». Под ред. И.И. Дедова, М.В. Шестаковой, 9-й выпуск (дополненный), 2019.
2) 2019 Guidelines on Diabetes, Pre-Diabetes and Cardiovascular Diseases developed in collaboration with the EASD. European Heart Journal.
3) American Diabetes Association - Standards of Medical Care in Diabetes—2020. Diabetes Care.
































Нет комментариев
Комментариев: 0